Una revisione dell’argomento cerca di rispondere a questa domanda.
 Come molte altre condizioni anche l’eziopatogenesi dell’allergia dipende da fattori genetici e da fattori ambientali. Tuttavia il fatto che le allergie siano molto aumentate negli ultimi decenni induce a pensare che siano soprattutto i fattori ambientali ad essere cambiati. Questa review pubblicata su JACI si concentra sull’esposizione dell’organismo durante i primi anni di vita ai differenti fattori ambientali probabilmente coinvolti nelle alterazioni del sistema immunitario responsabili dello sviluppo della patologia allergica.
Come molte altre condizioni anche l’eziopatogenesi dell’allergia dipende da fattori genetici e da fattori ambientali. Tuttavia il fatto che le allergie siano molto aumentate negli ultimi decenni induce a pensare che siano soprattutto i fattori ambientali ad essere cambiati. Questa review pubblicata su JACI si concentra sull’esposizione dell’organismo durante i primi anni di vita ai differenti fattori ambientali probabilmente coinvolti nelle alterazioni del sistema immunitario responsabili dello sviluppo della patologia allergica.
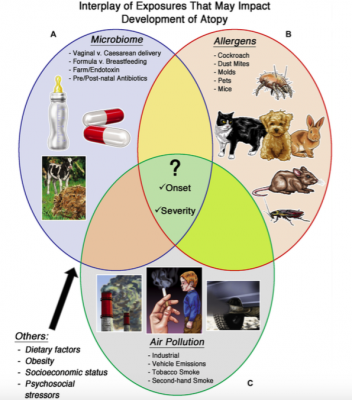
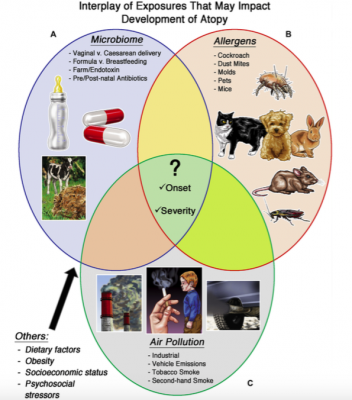
Eccone una sintesi (Fig. 1):
– esposizione microbica: per quanto riguarda l’esposizione microbica intrinseca al soggetto la parola chiave è microbioma, non solo intestinale ma anche polmonare. Tutto sembra iniziare alla nascita con la colonizzazione dell’intestino da parte della flora microbica. I bambini atopici mostrano infatti ridotta colonizzazione da parte delle specie Lactobacillus, Bifidobacterium e Bacteroides e aumentata concentrazione di Clostridium e lieviti. A livello delle vie aeree invece la presenza di Streptococcus pneumoniae o Haemophilus influenzae durante i primi mesi di vita sembra aumentare il rischio di wheezing e asma. Tra i fattori che potrebbero influenzare la colonizzazione di una specie microbica piuttosto che un’altra sono stati ipotizzati il tipo di parto, le terapie antibiotiche pre e post natali e il tipo di allattamento.
Se si considera invece l’esposizione microbica ambientale è ormai sempre più diffusa l’idea che vivere in ambienti rurali a contatto con animali e con la natura protegga dal rischio di allergia favorendo la tolleranza immunologica (l’esempio più noto è lo studio che ha coinvolto negli Stati Uniti le comunità Amish e Hutteriti – Stein MM 2016 NEJM).
– infezioni respiratorie: il ruolo delle infezioni da Rhinovirus e VRS nei primi 12 mesi di vita è ancora oggetto di studio ma sembra che entrambi aumentino il rischio di wheezing e asma negli anni successivi, con il Rhinovirus più frequentemente associato ad una condizione di atopia.
– esposizione agli allergeni nell’ambiente domestico: il rapporto causa-effetto che sottende lo sviluppo di rinite allergica e asma in seguito all’esposizione agli allergeni domestici non è ancora del tutto chiarito, anche se molte evidenze dimostrano che l’aumentata esposizione nei primi anni di vita agli acari della polvere, alle muffe o agli allergeni dei topi o degli scarafaggi aumenti il rischio di rinite allergica e asma; al contrario non sembra che l’esposizione al pelo degli animali domestici tipo cane o gatto siano fattori di rischio per asma o rinite allergica.
– esposizione all’inquinamento: se l’esposizione all’inquinamento atmosferico (in particolare benzene, PM2.5 o NO2) si verifica negli ultimi trimestri di gravidanza esiste il rischio di alterato sviluppo polmonare nel feto, evidenziabile in età scolare con ridotta funzionalità polmonare e aumentato rischio di asma. Analoghi risultati si hanno ovviamente con l’esposizione a questi inquinanti nei primi anni di vita, durante i quali si evidenzia anche un rischio aumentato di sensibilizzazione agli aeroallergeni. Ancora più evidenti sono gli effetti dell’esposizione al fumo (anche passivo) durante la gravidanza sul feto e nel periodo post natale sul bambino, con aumentato rischio di sensibilizzazione allergica, eczema e asma (probabilmente per una ridotta presenza di linfociti Treg).
La review conclude sottolineando come lo sviluppo di allergia e/o asma sia l’effetto della combinazione di tutti questi fattori ambientali (più fattori genetici) e che il vero goal della ricerca sarebbe quello di comprendere gli effetti epigenetici di queste esposizioni. Per perseguire questo obbiettivo sono in corso numerosi studi omici sugli esposomi (cioè l’insieme di tutte le esposizioni ambientali che hanno effetti molecolari su di un organismo) come EXPOsOMICS (progetto finanziato dalla Commissione Europea e coordinato dall’Imperial College di Londra), anche se ad oggi i dati più utili provengono dagli studi di coorte su larga scala.
Didascalia Fig.1. Fattori ambientali coinvolti nella patogenesi dell’allergia. A, fattori che influenzano il microbioma del soggetto e fattori microbici ambientali. B, allergeni che sono associati allo sviluppo di atopia. C, inquinamento atmosferico e fumo. Al centro un punto interrogativo: in che modo l’interazione di questi fattori influenza l’esordio e la severità della malattia allergica?
Fonte:
Da: Burbank AJ, Sood AK, Kesic MJ, Peden DB, Hernandez ML. Environmental determinants of allergy and asthma in early life. J Allergy Clin Immunol. 2017 Jul;140(1):1-12
No metadata found.